На территории Республики Беларусь приближается сезон активности иксодовых клещей.
В последние годы по энтомологическим наблюдениям отмечается ранняя активизация этих членистоногих, которая определяется климатическими изменениями. Обычно клещи начинают проявлять активность, как только сходит снег, а столбик термометра показывает примерно +5°С. Даже в теплые зимние дни, во время оттепели, клещи могут пробуждаться и отправляться на поиски пищи. Таким образом, нужно сохранять бдительность и не исключать возможности укуса клеща в течение всего года.
Клещи являются переносчиками возбудителей ряда инфекционных заболеваний человека. Чтобы избежать неприятностей, будучи на природе не забывайте соблюдать правила поведения и безопасности:
- Одевайтесь так, чтобы максимально прикрыть открытые участки тела и уменьшить возможность заползания клещей под одежду. Если вы правильно оделись, клещ останется где-то на одежде, и вы его обнаружите ещё до укуса.
- Предпочтительна одежда светлых тонов – на ней клеща легче заметить.
- Повысить эффективность защитной одежды можно с помощью средств - репеллентов, отпугивающих насекомых и клещей. Главное, придерживаться инструкции – некоторые средства нельзя наносить на кожу; есть те, которые не подходят для детей, беременных и кормящих женщин.
- Остерегайтесь высокой травы и кустарника, держитесь середины тропы.
- Чаще осматривайте себя и попутчиков, чтобы своевременно обнаружить и снять с себя опасного кровососа.
- Важно придавать значение не только лесной, но и полевой одежде.
- В лесу для отдыха выбирайте сухие открытые поляны, хорошо прогреваемые солнцем, с песчаной почвой или участки со скудной травянистой растительностью.
- По возвращении домой обязательно ещё раз внимательно осмотрите себя! Укус клеща не вызывает боли и «противника» довольно трудно заметить на своем теле в первые несколько суток от присасывания, если не искать специально.
- Обследуйте снятую одежду, домашних животных и вещи, принесенные из леса.
- Для того чтобы обезопасить свой дачный участок от клещей, необходимо регулярно по мере отрастания скашивать траву, собирать опавшую листву, расчищать прилегающую территорию от сухостоя и валежника, следить, чтобы на участке не поселялись грызуны, тщательно убирать пищевые отходы, не допускать захламления на территории.
Если предотвратить присасывание клеща не удалось, его следует удалить как можно скорее. Сделать это можно в медицинском учреждении или самостоятельно. После самостоятельного удаления клеща необходимо обратиться к врачу-инфекционисту (терапевту) по месту жительства для назначения экстренной профилактики возможных заболеваний, проводить которую целесообразно в первые 72 часа после присасывания клеща.
Выполняя указанные выше правила можно защитить себя и своих близких от нападения клещей, избежать заболеваний, которые они переносят.
Подготовила: Мамчуровская А.Н. – энтомолог противоэпидемического отделения санитарно-эпидемиологического отдела ГУ «Центр гигиены и эпидемиологии Фрунзенского района г. Минска»




.webp)

 Лето – прекрасное время теплых солнечных дней, пора для активного отдыха и путешествий. Но с наступлением лета мы чаще болеем бактериальными кишечными инфекциями и пищевыми отравлениями,
Лето – прекрасное время теплых солнечных дней, пора для активного отдыха и путешествий. Но с наступлением лета мы чаще болеем бактериальными кишечными инфекциями и пищевыми отравлениями, Малярия — это заболевание, которое возникает от укуса комара, зараженного паразитами (малярийными плазмодиями)
Малярия — это заболевание, которое возникает от укуса комара, зараженного паразитами (малярийными плазмодиями)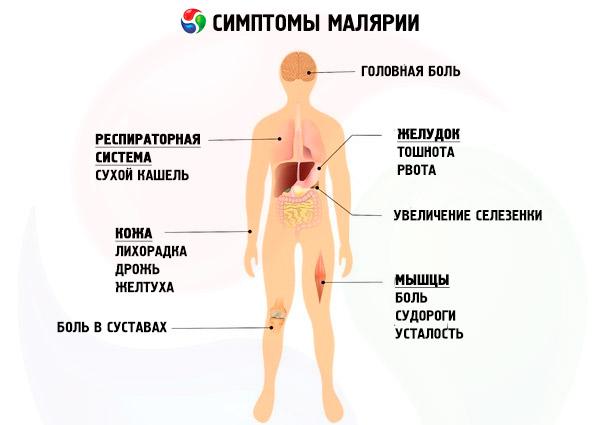
 - правильно одевайтесь (надевайте светлую плотную одежду с длинными рукавами и капюшоном, максимально закрывайте открытые участки тела);
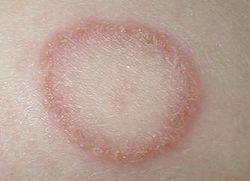
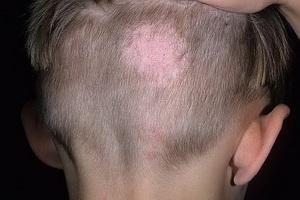
- правильно одевайтесь (надевайте светлую плотную одежду с длинными рукавами и капюшоном, максимально закрывайте открытые участки тела); Источниками микроспории могут служить животные, люди и почва. Основными животными, участвующими в сохранении и передаче инфекции, являются кошки, особенно котята (70-80%), реже собаки (4%). Особенно часто болеют микроспорией кошки светлых мастей и тигрового окраса, в связи со сниженной устойчивостью к грибам у данных кошек.
Источниками микроспории могут служить животные, люди и почва. Основными животными, участвующими в сохранении и передаче инфекции, являются кошки, особенно котята (70-80%), реже собаки (4%). Особенно часто болеют микроспорией кошки светлых мастей и тигрового окраса, в связи со сниженной устойчивостью к грибам у данных кошек. К редким животным, болеющим микроспорией и могущим явиться источником заражения людей, причисляют обезьян, тигров, львов, диких и домашних свиней (особенно поросят), лошадей, овец, серебристо-черных лисиц, кроликов, крыс, мышей, хомяков, морских свинок и других мелких грызунов, а также домашних птиц.
К редким животным, болеющим микроспорией и могущим явиться источником заражения людей, причисляют обезьян, тигров, львов, диких и домашних свиней (особенно поросят), лошадей, овец, серебристо-черных лисиц, кроликов, крыс, мышей, хомяков, морских свинок и других мелких грызунов, а также домашних птиц.