Туберкулез является одной из актуальных социально-медицинских проблем в мире, и в Республике Беларусь в том числе. По данным Всемирной организации здравоохранения, на планете 1,7 млрд человек инфицированных туберкулезом. Ежегодно в мире регистрируется до 8 млн новых случаев туберкулеза и 3 млн случаев смертей. Социальный портрет больного туберкулезом в настоящее время неоднороден и разнообразен. В современном мире туберкулезом заболевают люди с разным социальным статусом и материальным положением. Существует ряд факторов, способствующих развитию туберкулеза: злоупотребление алкоголем, курение, употребление наркотиков, недостаточное или неполноценное и нерациональное питание, частые переутомления и переохлаждения, хронические заболевания (сахарный диабет, язвенная болезнь желудка и двенадцатиперстной кишки), ВИЧ-инфекция, психические травмы, стойкий стресс, проживание в плохих бытовых условиях. Риск заболеть существует для любого из нас.
Возбудителя туберкулеза (Mycobacterium tuberculosis) выделил 24 марта 1882 года немецкий врач, микробиолог, исследователь туберкулеза Роберт Кох, которую до сих пор называют по имени первооткрывателя «палочкой Коха». Через 100 лет этот день был объявлен Всемирной организацией здравоохранения (ВОЗ) днем Всемирной борьбы с туберкулезом - «День белой ромашки». Цветок белой ромашки избран эмблемой борьбы с туберкулезом, как символ здоровья и чистого дыхания наших легких.
Возбудитель туберкулеза, Mycobacterium tuberculosis, чрезвычайно устойчив во внешней среде: переносит холод, высушивание, остаётся «живым» в уличной пыли до двух недель, а на страницах книг – до трёх месяцев, хорошо сохраняется в тёмных сырых помещениях, но погибает при кипячении и не переносит прямых солнечных лучей. Источник инфекции – больной туберкулезом человек, который выделяет Mycobacterium tuberculosis. Риск заражения туберкулезом грозит любому человеку, который дышит одним и тем же воздухом с человеком, имеющим туберкулез легких или бронхов, особенно при длительном бытовом контакте с человеком, выделяющим микобактерии туберкулеза. Коварность туберкулезной инфекции заключается в том, что начало заболевания может проходить под видом общего недомогания, связанного с простудой, острого бронхита, респираторно-вирусной инфекцией, - т.е. вполне обычного часто встречающегося заболевания. Как правило, такой больной и мысли не допускает о возможном туберкулезе.
Заболевание может протекать без симптомов, однако можно выделить наиболее характерные признаки: быстрая утомляемость и появление общей слабости; снижение и/или отсутствие аппетита, потеря веса; повышенная потливость, особенно под утро и в основном верхней части туловища; появление одышки при небольших физических нагрузках; незначительное повышение температуры тела; кашель или покашливание с выделением мокроты, возможно с кровью; боли в груди.
При обнаружении любого из этих признаков необходимо сразу же обратиться к врачу!
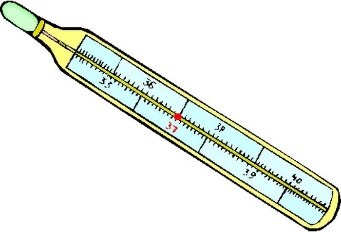
С момента заражения до появления признаков туберкулеза, как правило, проходит длительное время. Основные симптомы туберкулеза таковы: длительный кашель (более трех недель) или покашливание с выделением мокроты, возможно с кровью, боли в грудной клетке, потеря аппетита, снижение массы тела, усиленное потоотделение (особенно в ночное время), общее недомогание и слабость, периодическое небольшое повышение температуры тела (37,2 – 37,4 °С).
Туберкулез может поражать различные органы и ткани: глаза, кости, кожу, кишечник, почки и другие органы, но чаще всего возбудитель поражает легкие.
Действенным способом выявить болезнь на ранних стадиях является Рентгенофлюорографическое обследование (далее – РФО), проба Манту или Диаскин-тест (лицам в возрасте до 30 лет), 2-х кратная бактериоскопия мокроты (для лиц с симптомами кашля и с выделением мокроты).
Если Вы больны туберкулезом, то можете заразить окружающих! Обязательно прикрывайте рот при кашле рукой или платком. Соблюдайте правила лечения. Успех лечения больного туберкулезом определяется различными факторами: своевременностью выявления, полноценностью лечения, формой и распространенностью процесса, защитными свойствами организма, условиями жизни и питания больного. Большое значение имеет дисциплинированность больного, его желание вылечиться.
Врач-эпидемиолог ГУ «Центр гигиены и эпидемиологии Фрунзенского района г. Минска
Зяблова Галина Николаевна



 Что такое туберкулез?
Что такое туберкулез?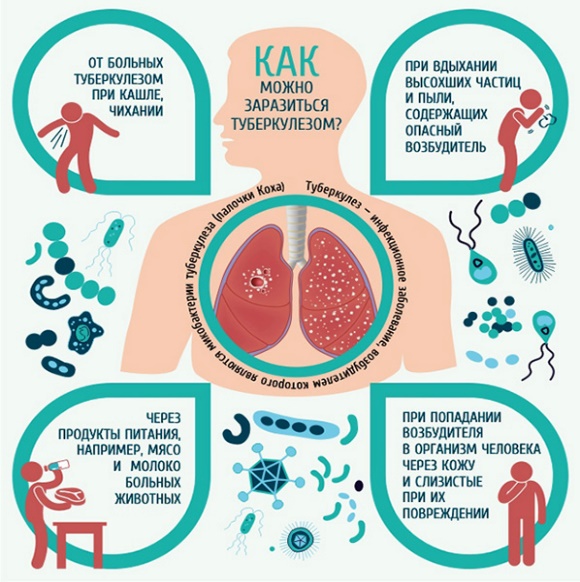
 В большинстве случаев, если иммунная система человека находится в норме, вдыхание туберкулезных палочек не приводит к заболеванию в активной стадии. Микобактрии могут в течение долгого времени оставаться неактивными, организм остается без последствий. Однако cпустя месяцы и даже годы, при ослаблении иммунитета в результате какой-либо другой болезни, недостаточного питания или стресса, бактерии туберкулеза начинают размножаться, что приводит к началу развитию активного туберкулеза.
В большинстве случаев, если иммунная система человека находится в норме, вдыхание туберкулезных палочек не приводит к заболеванию в активной стадии. Микобактрии могут в течение долгого времени оставаться неактивными, организм остается без последствий. Однако cпустя месяцы и даже годы, при ослаблении иммунитета в результате какой-либо другой болезни, недостаточного питания или стресса, бактерии туберкулеза начинают размножаться, что приводит к началу развитию активного туберкулеза. К сожалению, даже при отсутствии этих симптомов, при нормальном самочувствии нельзя исключить туберкулез, потому что отмечаются бессимптомные варианты болезни. У детей часто встречается латентная форма туберкулеза, при которой нет никаких симптомов болезни, но тесты на туберкулез показывают его наличие. В таких случаях важно показаться врачу — фтизиатру для решения вопроса о необходимости лечения.
К сожалению, даже при отсутствии этих симптомов, при нормальном самочувствии нельзя исключить туберкулез, потому что отмечаются бессимптомные варианты болезни. У детей часто встречается латентная форма туберкулеза, при которой нет никаких симптомов болезни, но тесты на туберкулез показывают его наличие. В таких случаях важно показаться врачу — фтизиатру для решения вопроса о необходимости лечения. 
 Иксодовые клещи могут быть переносчиками возбудителей девяти инфекционных заболеваний, среди которых на территории нашей страны чаще регистрируется бактериальная инфекция – болезнь Лайма или лайм-боррелиоз, реже вирусная инфекция – клещевой энцефалит и лишь изредка другие инфекции.
Иксодовые клещи могут быть переносчиками возбудителей девяти инфекционных заболеваний, среди которых на территории нашей страны чаще регистрируется бактериальная инфекция – болезнь Лайма или лайм-боррелиоз, реже вирусная инфекция – клещевой энцефалит и лишь изредка другие инфекции.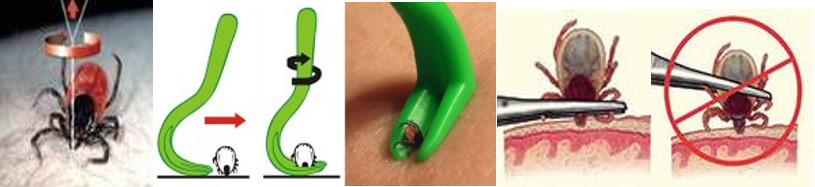
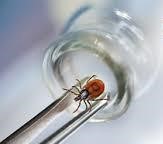 Исследование удаленного клеща ‒ процедура не обязательная и показана только лицам, имеющим медицинские противопоказания к приему лекарственных средств. В этом случае медицинский работник выдает направление на бесплатное лабораторное исследование клеща. В остальных случаях по желанию пациент может самостоятельно обратиться в микробиологическую лабораторию для проведения исследования клеща на платной основе.
Исследование удаленного клеща ‒ процедура не обязательная и показана только лицам, имеющим медицинские противопоказания к приему лекарственных средств. В этом случае медицинский работник выдает направление на бесплатное лабораторное исследование клеща. В остальных случаях по желанию пациент может самостоятельно обратиться в микробиологическую лабораторию для проведения исследования клеща на платной основе.