«Центр гигиены и эпидемиологии Фрунзенского района г.Минска»
Государственное учреждение
«Центр гигиены и эпидемиологии
Фрунзенского района г.Минска»
ПРОФИЛАКТИКА САЛЬМОНЕЛЛЕЗА

Минск, 2025;
Сальмонеллез — это инфекционное заболевание, которое вызывается бактериями рода Salmonella, протекает с преимущественным поражением органов пищеварительного тракта.
Случаи заболеваний сальмонеллезами регистрируются круглый год, подъем заболеваемости наблюдается в летне-осенний период.
Резервуар инфекции - сельскохозяйственные животные (крупный рогатый скот, свиньи), дикие животные, кошки, собаки, грызуны и птицы; однако определенное значение играет и человек (больной, носитель) как дополнительный источник. Сальмонеллы выделяет больной человек или животное с фекалиями
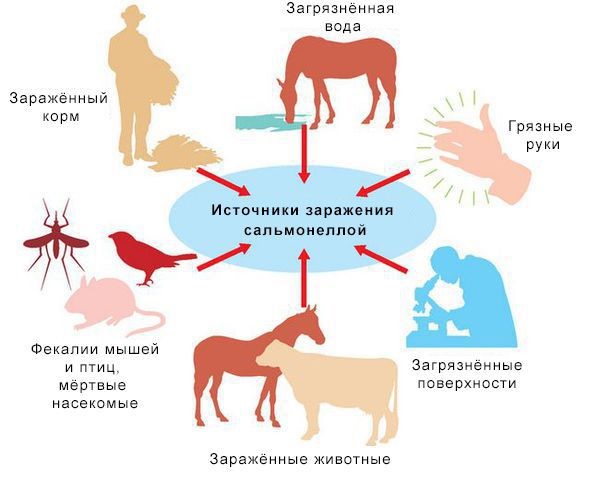
От кого можно заразиться сальмонеллезом?
- От больных сальмонеллезом людей
- От бактерионосителей (здоровые лица, которые выделяют во внешнюю среду сальмонеллы с фекалиями)
- От больных сальмонеллёзом животных, птиц.
Как возбудитель заболевания попадает в организм человека?
Сальмонеллы попадают в организм человека через рот, а в рот через грязные руки или зараженные продукты. Наиболее часто встречающийся путь заражения сальмонеллезом ‑ пищевой, при употреблении мяса животных и птиц, а также яиц при недостаточной кулинарной обработке продуктов (полусырые бифштексы, яйца сырые и всмятку, яичница‑глазунья), неправильном хранении (сырое мясо с готовыми продуктами). В таких блюдах сальмонеллы размножаются, накапливая многочисленное потомство и микробные яды – токсины. Кроме того, загрязнение сальмонеллами происходит при использовании одного разделочного инвентаря (досок, ножей) для сырых и готовых продуктов.

Сальмонеллы могут распространиться контактно-бытовым путем при нарушении носителями сальмонелл правил личной гигиены: попасть на предметы мебели, а также на предметы, которых чаще всего касаются люди: выключатели света, дверные ручки, вентили водопроводных кранов, ручки смывных бачков туалетов, детские игрушки.
Сальмонеллезом болеют люди всех возрастов, чаще - дети до 2 лет.
Каковы симптомы (признаки) сальмонеллеза у человека?
Болезнь проявляется не сразу, а после скрытого периода, который колеблется от нескольких часов до 3 дней. К концу этого периода может появиться недомогание, головная боль, слабость, отсутствие аппетита. Затем начинают появляться характерные признаки заболевания. Это повышение температуры, рвота, боли в животе, частый жидкий стул с примесью слизи. От больных людей сальмонеллы выделяются в течение 1-3 недель, от носителей– в течение 1-2 месяцев. В отдельных случаях у людей, перенесших сальмонеллезы, формируется хроническое бактерионосительство и возбудители выделяются более одного года.
Можно ли вылечить сальмонеллез дома?

Легкие формы сальмонеллеза можно лечить дома, но обязательно под контролем врача.
Какие существуют меры профилактики сальмонеллеза?
- Подвергайте достаточной термической обработке мясо, птицу. Исключите из меню блюда из сырого мяса, не пробуйте сырое мясо, птицу, фарш при приготовлении.
- Тщательно мойте яйцо перед началом приготовления, варите яйцо не менее 10 минут с момента закипания. Тщательно обжаривайте яйцо с двух сторон. Пить сырые яйца не рекомендуется.
- Подвергайте термической обработке блюда при их повторном употреблении: котлеты тушите, суп кипятите.
- Храните продукты питания в холодильнике, не допуская соприкосновения сырых и готовых продуктов и не более срока, указанного на упаковках продуктов.
- Пользуйтесь разделочным инвентарем (ножами, разделочными досками) отдельным для сырых и отдельным для готовых продуктов, для салата, хлеба.
- Тщательно мойте овощи и фрукты проточной водой, затем ошпаривайте.
- Следите за чистотой своих рук и рук детей: мойте руки с мылом при возвращении домой с улицы, перед едой, перед приготовлением пищи, после посещения туалета, после общения с животными.
- Защищайте пищу и посуду от насекомых, грызунов и домашних животных, возможных переносчиков инфекции.
- Если у человека появились боли в животе, частый жидкий стул, рвота, повысилась температура тела – обращайтесь к врачу. До прихода врача изолируйте больного. Закрепите за больным отдельную посуду, предметы ухода, средства личной гигиены; проведите дезинфекцию мест общего пользования.

Соблюдение этих правил защитит Вас и ваших близких от заболевания сальмонеллезом.
Автор: Борисенок Е.Л. – врач-эпидемиолог государственного учреждения